behandlinger

Tidlig udløsning
Danmarks første klinik med langvarig behandling af tidlig udløsning
>

Peyronie's sygdom
Behandling af arvæv og krumning i penis
>
Primær behandling
start her
Impotens behandling
Udredning med ultralyd, blodprøver og behandlingsplan
>
Supplerende behandlinger

Medicinsk Botox
Øget blodtilførsel for stærkere og længere rejsning
>
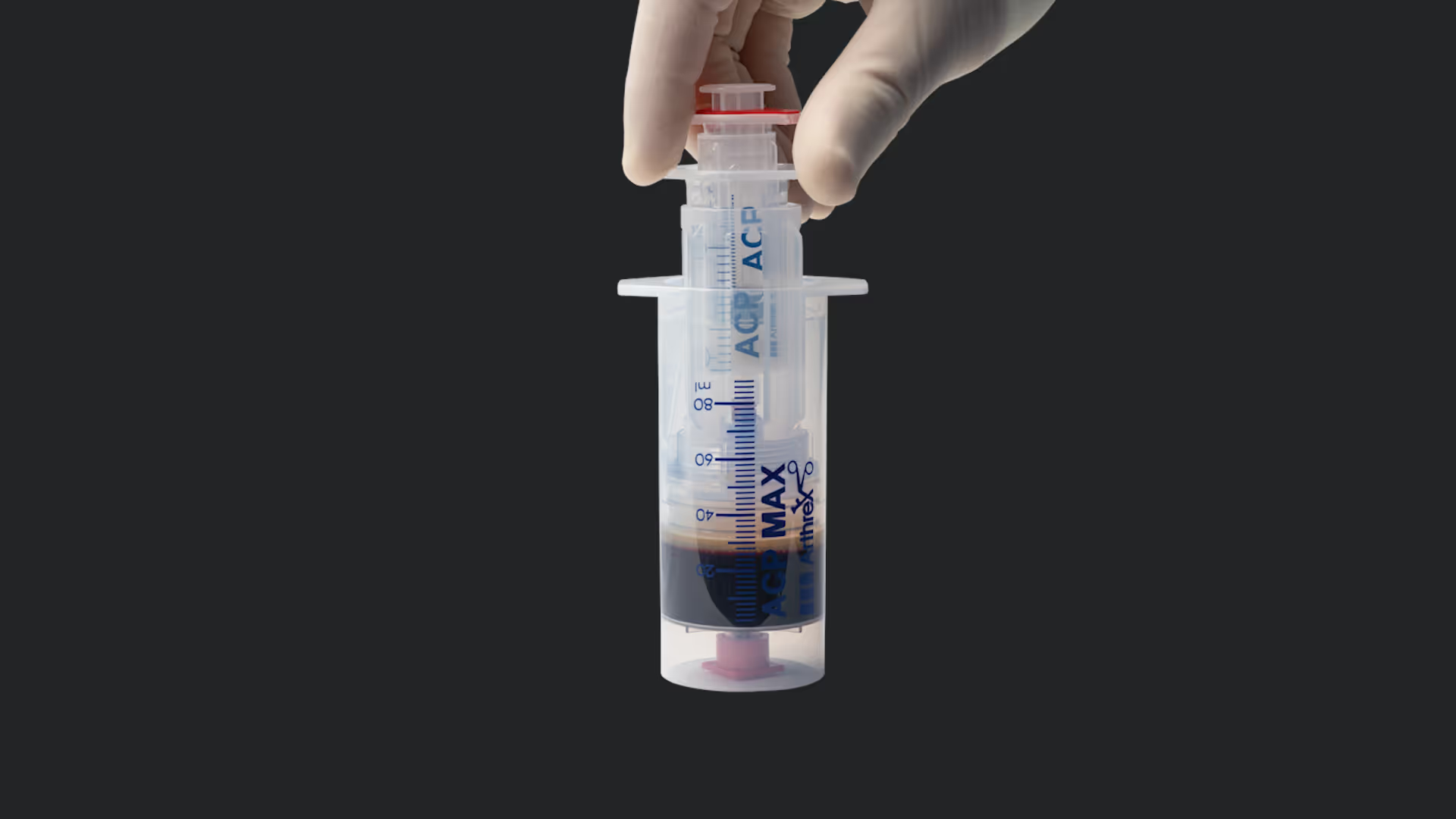
P-Shot (PRP)
Kroppens egne vækstfaktorer stimulerer heling
>
Medicinsk behandling
Potensmedicin
Få recept diskret online
>
behandling & diagnose

Testosteron behandling (TRT)
Medicinsk behandling med udredning fra læge
>
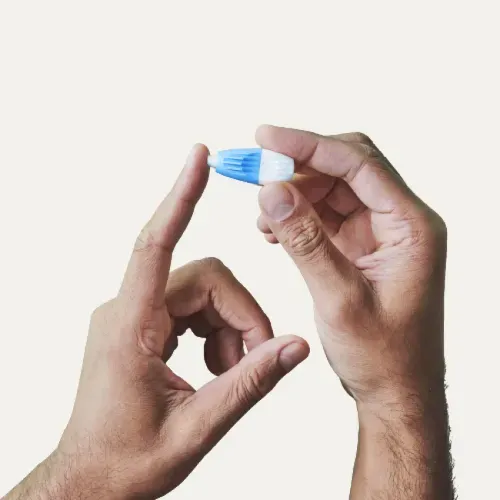
Blodbaseret hjemmetest
Mål dit niveau med et fingerprik
>
STEROIDER & RÅDGIVNING

Skadereducerende rådgivning
Ved brug af anabole steroider
>
Overblik
Forstå lavt testosteron
Hub side med symptomer, årsager og behandlingsmuligheder
>
Behandling: KOsmetisk penisforstørrelse

Tykkere penis
Penisfiller der øger omkredsen. Synligt resultat samme dag
>
.jpg)
Længere i slap
Botox stopper penis i at trække sig sammen. Mere synlig i hvile
>
Naturlig penisforstørrelse

Manuel penisforstørrelses forløb
Kommer snart
>
Overblik over de forskellige behandlinger
Større penis hub
Overblik over alle behandlinger til penisforstørrelse
>
Vil du vide mere
Penis filler
Gennemsnits størrelse?
>

Hvad bestemmer størrelsen?
>

De 22 typer peniser
>
Se alle artikler
>





